Ça ne commence pas mal !…
…car il faut tout de même rappeler que seuls 40% de sujets atteints d’arthrose du genou de stade II souffrent, pourcentage ne dépassant pas 60% avec des atteintes de stade III voire IV selon l’enquête NHNES 1 américaine.
…et de rajouter que ce ne sont pas les lésions les plus sévères d’arthrose qui sont forcément les plus douloureuse !
Une partie de la réponse est pourtant simple puisque ce n’est pas le cartilage…
 …et pourtant l’arthrose n’est pas autre chose qu’une maladie de ce tissu. Pour qu’il y ait douleur il faut que le tissu impliqué possède des récepteurs nociceptifs capables d’envoyer des messages par influx nerveux aux centres de la douleur qui se trouvent dans l’encéphale qui sont ensuite analysés comme tels.Cette transmission passe par les nerfs et en l’occurrence celle du genou est assurée par un ensemble de fibres regroupées autour des racines rachidiennes s’étendant de L3 à S1 (1).
…et pourtant l’arthrose n’est pas autre chose qu’une maladie de ce tissu. Pour qu’il y ait douleur il faut que le tissu impliqué possède des récepteurs nociceptifs capables d’envoyer des messages par influx nerveux aux centres de la douleur qui se trouvent dans l’encéphale qui sont ensuite analysés comme tels.Cette transmission passe par les nerfs et en l’occurrence celle du genou est assurée par un ensemble de fibres regroupées autour des racines rachidiennes s’étendant de L3 à S1 (1).
Le problème se trouve dans le fait que le cartilage ne possède aucune structure nerveuse du moins classique et qu’il n’est donc pas capable d’envoyer le moindre message au cerveau. Donc si le cartilage n’est responsable de la douleur dans l’arthrose il faut chercher sa cause dans les structures de proximité qui constituent l’articulation.
Le complément de réponse.
L’articulation est composée de surfaces cartilagineuses déjà innocentées et situées au bout d’os longs ou plat en la circonstance le fémur, le tibia et la rotule permettant les glissements, délimités par la membrane synoviale qui ferme un espace rendu virtuel dans les conditions normales d’adhérence des cartilages entre eux et correspondant à la cavité articulaire. Dans l’interligne formé on trouve les 2 ménisques, l’un interne et l’autre externe qui permettent une très bonne congruence entre les surfaces articulaires fémorales et tibiales périphériques.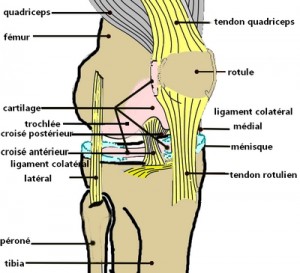 En avant l’articulation est fermée par la rotule entourée de synoviale qui glisse dans la trochlée fémorale. En arrière au niveau du creux poplité cette même membrane synoviale isole la cavité articulaire du paquet vasculo nerveux correspondant. Tout est maintenu par un ensemble capsulo ligamantaire périphérique avec le ligament colatéral médial et latéral unissant les pièces osseuses entre elles comme l’ensemble central de même type avec notamment les ligaments croisés formant un pivot. Enfin muscles et tendons complètent l’assemblage.
En avant l’articulation est fermée par la rotule entourée de synoviale qui glisse dans la trochlée fémorale. En arrière au niveau du creux poplité cette même membrane synoviale isole la cavité articulaire du paquet vasculo nerveux correspondant. Tout est maintenu par un ensemble capsulo ligamantaire périphérique avec le ligament colatéral médial et latéral unissant les pièces osseuses entre elles comme l’ensemble central de même type avec notamment les ligaments croisés formant un pivot. Enfin muscles et tendons complètent l’assemblage.
Ce sont toutes ces structures qui à des degrés divers vont être à l’origine de la douleur dans l’arthrose car elles possèdent toutes des terminaisons nerveuses susceptibles d’être mise en jeu.
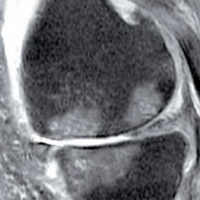
L’une des premières atteintes dans l’arthrose est méniscale.
On a envie de dire qu’il n’y a pas d’arthrose douloureuse sans atteinte méniscale puisque plus de 9 malades sur 10 atteints de gonarthrose ont d es lésions méniscales (2). Ce tissu formé de fibres collagène circulaires comme l’est sa forme possède dans le tiers de sa partie murale des fibres nerveuses sensitives pouvant être à l’origine de la sensation douloureuse en cas de fracture ou de fissure de cette région. Mais ce n’est pas non plus la présence constante des ces lésions qui explique toujours les douleurs. En effet les lésions méniscales dans l’arthrose sont en général de type horizontal stade III arthroscopique, augmentent comme l’arthrose avec l’âge et s’accompagnent très fréquemment d’un defect cartilagineux en regard : ces atteintes dégénératives ne sont globalement pas en cause dans la douleur au cours de l’arthrose du genou.
es lésions méniscales (2). Ce tissu formé de fibres collagène circulaires comme l’est sa forme possède dans le tiers de sa partie murale des fibres nerveuses sensitives pouvant être à l’origine de la sensation douloureuse en cas de fracture ou de fissure de cette région. Mais ce n’est pas non plus la présence constante des ces lésions qui explique toujours les douleurs. En effet les lésions méniscales dans l’arthrose sont en général de type horizontal stade III arthroscopique, augmentent comme l’arthrose avec l’âge et s’accompagnent très fréquemment d’un defect cartilagineux en regard : ces atteintes dégénératives ne sont globalement pas en cause dans la douleur au cours de l’arthrose du genou.
Mais on voit aussi des lésions radiaires instables a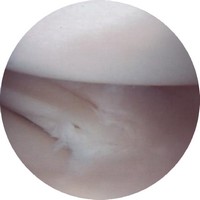 vec formation de languettes de type IV ou complexes dites V, toutes bien explorées par l’IRM et/ou l’arthroscopie se rapprochant par la symptomatologie des lésions méniscales traumatiques du jeune sportif. Ce sont ces lésions qui peuvent amener douleur et gène.
vec formation de languettes de type IV ou complexes dites V, toutes bien explorées par l’IRM et/ou l’arthroscopie se rapprochant par la symptomatologie des lésions méniscales traumatiques du jeune sportif. Ce sont ces lésions qui peuvent amener douleur et gène.
Face au processus de dégradation interne la membrane synoviale chargée de protéger le genou va réagir puisque c’est sa fonction.
Au regar d des lésions cartilagineuses ou méniscales la membrane synoviale va entreprendre une activité de nettoyage de la cavité articulaire en phagocytant les débris chondraux ou de ménisque voire de cristaux de pyrophosphates et/ou d’apatite (3) d’autant plus fréquents à la surface du cartilage que l’arthrose est plus avancée radiologiquement. Cette activité s’accompagne d’une hypertrophie synoviale devenant douloureuse et déterminant un épanchement articulaire plus ou moins volumineux pouvant devenir algogène par tension capsulaire. La diminution concomitante de fabrication par les hyalocytes synoviaux d’un acide hyaluronique à chaines de plus en plus courtes n’assure plus une bonne viscoélasticité et la neutralisation probable des nocicepteurs membranaires qui envoient alors au cerveau des messages de détresse.
d des lésions cartilagineuses ou méniscales la membrane synoviale va entreprendre une activité de nettoyage de la cavité articulaire en phagocytant les débris chondraux ou de ménisque voire de cristaux de pyrophosphates et/ou d’apatite (3) d’autant plus fréquents à la surface du cartilage que l’arthrose est plus avancée radiologiquement. Cette activité s’accompagne d’une hypertrophie synoviale devenant douloureuse et déterminant un épanchement articulaire plus ou moins volumineux pouvant devenir algogène par tension capsulaire. La diminution concomitante de fabrication par les hyalocytes synoviaux d’un acide hyaluronique à chaines de plus en plus courtes n’assure plus une bonne viscoélasticité et la neutralisation probable des nocicepteurs membranaires qui envoient alors au cerveau des messages de détresse.
Il faut aussi parler de l’os sous-jacent au cartilage et qui le soutient.
Cet os sous chondral est soumis à d’importantes contraintes et réagit généralement bien en stimulant le périoste générateur des ostéophytes ou becs de perroquet qui vont avoir pour but de stabiliser le genou en augmentant les surfaces d’appui pour diminuer ainsi la pression sur le cartilage malade. Cependant lorsqu’une poussée d’arthrose survient, elle s’accompagne souvent aussi d’une réaction inflammatoire douloureuse osseuse bien visible en IRM avec œdème sous chondral correspondant à une zone d’ostéoclastose et demandant généralement quelques mois pour cicatriser par formation d’un nouvel os mais allant parfois en s’aggravant vers une nécrose localisée ou un effondrement par fractures multiples. Il faut chercher là une grande partie des douleurs arthrosiques. Certains travaux (4) associent leur présence avec les images IRM d’œdème sous chondral dans 3 cas sur 4, ce qui est important.
Il reste enfin à explorer les attaches des pièces osseuses de l’articulation.
Au niveau du genou on distingue avec la capsule le ligament colatéral médial et latéral ainsi que les ligaments croisés antérieurs et postérieurs constituants tous deux le pivot central. Ces structures sont inextensibles à la différence des tendons. Leur tension est douloureuse. Mais aussi elles peuvent être l’objet de déchirure ou de rupture à la suite de traumatismes divers aboutissant sans réparation à des lésions cartilagineuses arthrosiques par effet de cisaillement dans un contexte d’instabilité. La section du croisé antérieur (LCA) du genou a longtemps été un modèle d’arthrose expérimentale animale quand on sait aussi la fréquence de cette lésion dans la genèse de la gonarthrose (5). Plus de 50 % de sujets atteints de lésion du LCA développent une arthrose au bout de 30 ans. Les lésions complexes ligamentaires et méniscales traumatiques mal traitées comme la triade de Trillat associant un LCA, un ligament colatéral et un ménisque sont redoutables de gravité avec des arthroses douloureuse secondaires très précoces. Toutes ces atteintes de tissus fortement innervés sont douloureuses.
Voilà en quelques lignes les responsables de la douleur dans l’arthrose. Comment y répondre ?
 Il conviendra d’analyser systématiquement ces éléments un à un avec les outils cliniques ou d’imagerie nécessaires à leur mise en évidence en cas d’arthrose douloureuse car chaque cause aura bien sûr un traitement adapté même si une réponse générale à la douleur relève des antalgiques périphériques de niveau 1 de type paracétamol comme l’indiquent les recommandations de l’EULAR à la dose de 1 à 3 grammes par jour, ou de niveau 2 quand cette substance est associée aux effets centraux de la codéïne ou du tramadol lui-même pouvant d’ailleurs être utilisé isolement.
Il conviendra d’analyser systématiquement ces éléments un à un avec les outils cliniques ou d’imagerie nécessaires à leur mise en évidence en cas d’arthrose douloureuse car chaque cause aura bien sûr un traitement adapté même si une réponse générale à la douleur relève des antalgiques périphériques de niveau 1 de type paracétamol comme l’indiquent les recommandations de l’EULAR à la dose de 1 à 3 grammes par jour, ou de niveau 2 quand cette substance est associée aux effets centraux de la codéïne ou du tramadol lui-même pouvant d’ailleurs être utilisé isolement.
La poussée inflammatoire synoviale généralisée avec épanchement qui fait souvent suite à une poussée de chondrolyse relève des anti imflammatoires généraux par cure ou d’une ponction-infiltration de corticoïde voire d’un lavage articulaire pour éliminer la plupart des débris cartilagineux qui sont autant de corps étrangers entretenant l’état pathologique local.
Une lésion dégénérative douloureuse méniscale stable relèvera simplement d’une infiltration de corticoïdes intra méniscale quand une lésion synoviale localisée à son contact relèvera d’une injection intra articulaire associée avec le même produit pour avoir un résultat très probant quand on sait que dans cette situation l’ablation du ménisque est dramatique pour la suite de l’arthrose. Mais aussi une languette méniscale correspondant à une lésion instable ayant plus de chance d’aggraver beaucoup plus l’arthrose que l’abstention thérapeutique relèvera d’une régularisation arthroscopique ou chirurgicale. On trouve bien là l’intérêt d’un examen clinique minutieux aidé au besoin des images qu’apporte l’IRM par contre encore inutile dans le suivi de l’arthrose aujourd’hui.
 Les topiques antiinflammatoires et antalgiques locaux seront indiqués dans les douleurs ligamentaires. Le renforcement de la tonicité tendino musculaire participera à la stabilisation des lésions intra articulaire. Cela relève de la rééducation et de la physiothérapie locale pouvant être complété avantageusement par les cures thermales qui outre leur effet général sur l’organisme bien répertorié ont été validées dans le traitement de la gonarthrose à la suite de l’étude nationale récente remarquable (6) «Thermarthrose».
Les topiques antiinflammatoires et antalgiques locaux seront indiqués dans les douleurs ligamentaires. Le renforcement de la tonicité tendino musculaire participera à la stabilisation des lésions intra articulaire. Cela relève de la rééducation et de la physiothérapie locale pouvant être complété avantageusement par les cures thermales qui outre leur effet général sur l’organisme bien répertorié ont été validées dans le traitement de la gonarthrose à la suite de l’étude nationale récente remarquable (6) «Thermarthrose».
Le traitement osseux comportant décharge en cas d’oedème, fracture, effondrement ou nécrose partielle peut relever des anti ostéoclastiques si la composante destructrice est majeure mais ces lésions déterminent très souvent une décision chirurgicale au moins pour ce qui concerne les atteintes majeures.
Pour autant on ne négligera pas le traitement du cartilage qui bien sûr est malade et souffre même s’il est silencieux. L’apport de glucosamine et/ ou chondroïtine reste encore d’actualité même si les preuves d’efficacité sont maigres. Il en est de même pour les autres antiarthrosiques à action symptomatique lente.
L’utilisation de l’acide hyaluronique ne se discute plus au moins sur le plan mécanique puisqu’il améliore les conditions rhéologiques de l’articulation, cache avec ses longues chaines développées dans l’espace les récepteurs nociceptifs synoviaux (7). Il est de moins en moins exclu que son rôle ne soit pas aussi pharmacologique participant dans nombre de situations physiologiques aux processus généraux de l’inflammation.
(1) X. Capdevila, N. Bernard, D. Morau Analgésie pour la chirurgie du genou. Éditions scientifiques et médicales Elsevier SAS, et SFAR. Conférences d’actualisation 2000, p. 21-41.
(2) Link TM, Steinbach LS, Ghosh S, Ries M, Lu Y, Lane N, Majumdar S. Osteoarthritis: MR imaging findings in different stages of disease and correlation with clinical findings. Radiology. 2003 Feb;226(2):373-81
(3) Chevalier X. Arthrose et microcristaux. Revue du rhumatisme 74, 2, 173-176
(4) Felson DT, Chaisson CE, Hill CL, Totterman SM, Gale ME, Skinner KM, Kazis L, Gale DR. The association of bone marrow lesions with pain in knee osteoarthritis. Ann Intern Med. 2001 Apr 3;134(7):541-9.
(5) Lohmander LS et coll. The long-term consequence of anterior cruciate ligament and meniscus injuries: osteoarthritis. Am J Sports Med, 35, 2007, p. 1756–1769
(6) Forestier R, Desfour H, Tessier JM, Françon A, Foote AM, Genty C, Rolland C, Roques CF, Bosson JL. Spa therapy in the treatment of knee osteoarthritis: a large randomised multicentre trial. Ann Rheum Dis. 2010 Apr;69(4):660-5.
(7) A. Gomis, A. Miralles, R.F. Schmidt, C. Belmonte Intra-articular injections of hyaluronan solutions of different elastoviscosity reduce nociceptive nerve activity in a model of osteoarthritic knee joint of the guinea pig