Les conditions de prise en charge de la viscosupplémentation dans l’arthrose
Onze solutions viscoélastiques d’acide hyaluronique (hyaluronate) sont inscrites sur la LPPR sous nom de marque (sous réserve de modifications récentes). Une solution qualifiée de médicament est inscrite sur la liste des spécialités pharmaceutiques remboursables.
MEDICAMENT
Un seul produit
HYALGAN 20 mg/2 ml, solution injectable pour voie intra-articulaire en seringue préremplie, B/1 (CIP : 335 6571), Hyaluronate de sodium
Code ATC : M09AX01 Liste I
Date de l’AMM: 08/10/1992 (procédure nationale)
Renouvellement 04/2010 : Avis favorable au maintien de l’inscription sur la liste des spécialités remboursables aux assurés sociaux et sur la liste des médicaments agréés à l’usage des collectivités et divers services publics dans le traitement symptomatique de la gonarthrose.
La Commission de la transparence recommande que cette prise en charge soit dans la limite de 3 injections par an et par genou et sous condition que ces injections soient prescrites et réalisées exclusivement par un rhumatologue, un chirurgien orthopédique, ou un médecin de médecine physique et de réadaptation.
Conditionnement : Il est adapté aux conditions de prescription.
Taux de remboursement : 65 %
DISPOSITIF MÉDICAL
11 dispositifs sous réserve de mise à jour récente
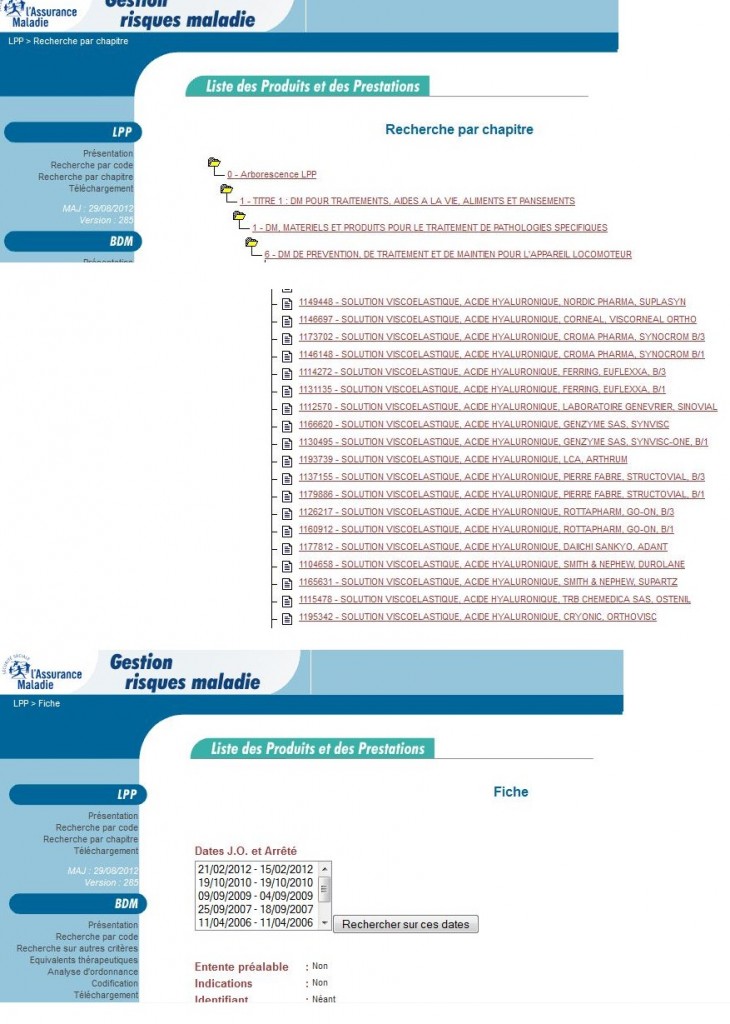
Prise en charge LPPR
- Liste des Produits et Prestations Remboursables (LPPR)
Solution viscoélastique d’acide hyaluronique pour injection intra-articulaire, de haut poids moléculaire (supérieur à 0,5 million de daltons)
La prise en charge est assurée exclusivement :
- pour les patients atteints de gonarthrose, après échec des antalgiques et échec ou intolérance aux anti-inflammatoires non stéroïdiens (AINS);
- dans la limite d’un traitement (composé de trois injections à une semaine d’intervalle) maximum par an et par genou.
Sa prise en charge est subordonnée :
- à la prescription et à la réalisation de l’injection intra-articulaire soit par un rhumatologue, soit par un chirurgien orthopédique, soit par un médecin de médecine physique et de réadaptation ;
- à la description des conditions d’utilisation et de prise en charge sur la notice du produit. La prise en charge est assurée pour un conditionnement de trois seringues contenant chacune une dose minimale d’acide hyaluronique supérieure à 15 mg. Elle est assurée pour les solutions viscoélastiques suivantes
Exemple d’une fiche pour date JO 21/02/2012 et Arrété 15/02/2012
Dispositifs médicaux, matériels et produits pour le traitement de pathologies spécifiques. Dispositifs médicaux de prévention, de traitement et de maintien pour l’appareil locomoteur. Solution viscoélastique d’acide hyaluronique pour injection intra-articulaire, de haut poids moléculaire (supérieur à 0,5 millions de daltons), …le nom du produit, le conditionnement, la firme. La prise en charge est assurée dans la limite d’un traitement composé d’une seule injection par an et par genou. La prescription et la réalisation de l’injection doivent être réalisées exclusivement par un rhumatologue, un chirurgien orthopédique, ou un médecin de médecine physique et de réadaptation. Les conditions de prise en charge de l’injection intra-articulaire d’acide hyaluronique doivent être spécifiées sur les documents d’information du produit. La prise en charge est assurée exclusivement : – pour les patients atteints de gonarthrose, après échec des antalgiques et échec ou intolérance aux anti-inflammatoires non stéroïdiens (AINS); – dans la limite d’un traitement composé de trois injections à une semaine d’intervalle maximum par an et par genou ou d’une seule injection par an et par genou selon le produit. Sa prise en charge est subordonnée : – à la prescription et à la réalisation de l’injection intra-articulaire soit par un rhumatologue, soit par un chirurgien orthopédique, soit par un médecin de médecine physique et de réadaptation; – à la description des conditions d’utilisation et de prise en charge sur la notice du produit. La prise en charge est assurée pour un conditionnement d’une boîte, d’une ou trois seringues, chaque seringue contenant une dose minimale d’acide hyaluronique supérieure à 15 mg. La prise en charge est contre-indiquée pour les patients hypersensibles à l’un des composants. Ce produit étant administré par injection intra-articulaire, les patients souffrant d’arthrite bactérienne devront être exclus du traitement afin d’éviter toute complication. Les médecins administrant le traitement devront bien connaître les risques immunologiques et autres risques potentiels associés à l’utilisation d’un produit biologique.
Date début validité : 05/03/2012
Tarif : 100 Euros
Prix unitaire réglementé : Néant
Montant max remboursement : Néant
Quantité max remboursement : 2
Entente préalable : Non
Indications : Oui
Identifiant : Néant
Age maxi : Néant
Nature de prestation : MAD Matériels et Appareils de traitements Divers
Type de prestation : Achat
Chapitres :
Arborescence LPP
TITRE 1 : DM POUR TRAITEMENTS, AIDES A LA VIE, ALIMENTS ET PANSEMENTS
DM, MATERIELS ET PRODUITS POUR LE TRAITEMENT DE PATHOLOGIES SPECIFIQUES
DM DE PREVENTION, DE TRAITEMENT ET DE MAINTIEN POUR L’APPAREIL LOCOMOTEUR
Majorations D.O.M. :
- GUADELOUPE 1,3
- MARTINIQUE 1,15
- GUYANE 1,2
- REUNION 1,2
- MAYOTTE 1,36
ACTES MEDICAUX ASSOCIES
Acte inscrit à la CCAM, code : NZLB001
Accord préalable : Cet acte n’est pas soumis à une entente préalable
Admission au remboursement : Acte remboursable
Exonération du ticket modérateur : Acte pouvant etre exonere par la règle du seuil et exonérant alors la facture
En cas d’épanchement important peut être précédé de
Acte inscrit à la CCAM, code : NZJB001
LIBELLE : Évacuation de collection articulaire du membre inférieur, par voie transcutanée sans guidage
Accord préalable : Cet acte n’est pas soumis à une entente préalable
Admission au remboursement : Acte remboursable
Exonération du ticket modérateur : Acte pouvant etre exonere par la regle du seuil et exonerant alors la facture
En conclusion et par déduction de ces différents textes seuls les produits et actes associés destinés à la viscosupplémentation du genou sont pris en charge par la sécurité sociale sous condition que ces injections soient prescrites et réalisées exclusivement par un rhumatologue, un chirurgien orthopédique, ou un médecin de médecine physique et de réadaptation.